腸息肉是指腸黏膜表面突出的異常生長的組織,在沒有確定病理性質前統稱為息肉。其發生率隨年齡增加而上升,男性多見。以結腸和直腸息肉為最多,小腸息肉較少。息肉主要分為是炎症性和腺瘤性兩種。
炎症性息肉在炎症治癒後可自行消失;腺瘤性息肉一般不會自行消失,有惡變傾向。檢出息肉和確定其病變性質的最有效措施是定期進行全結腸鏡(包括病理)檢查並在腸鏡下進行干預治療
“沒想到,我跟我的家人一樣。”
在內鏡下,醫生看到他的大腸內分佈著密集的息肉,取組織進行活檢,病理顯示已癌變。
回溯病人的病史與家族史,醫生驚訝地發現,張某的上一代直系親屬中,有多位患上消化道腫瘤,最終,他被確診為“家族性腺瘤性息肉”。
一、家屬有腸息肉,患癌風險增加
2021年5月4日,一項發表在著名醫學期刊《英國醫學雜誌(BMJ)》的研究,就“結直腸息肉家族史是否會增加結直腸癌風險”的課題進行了病例對照分析。

其中,直系親屬患增生性息肉的人群,患結直腸癌的風險增加23%;直系親屬患絨毛狀腺瘤的人群,患結直腸癌的風險增加44%。
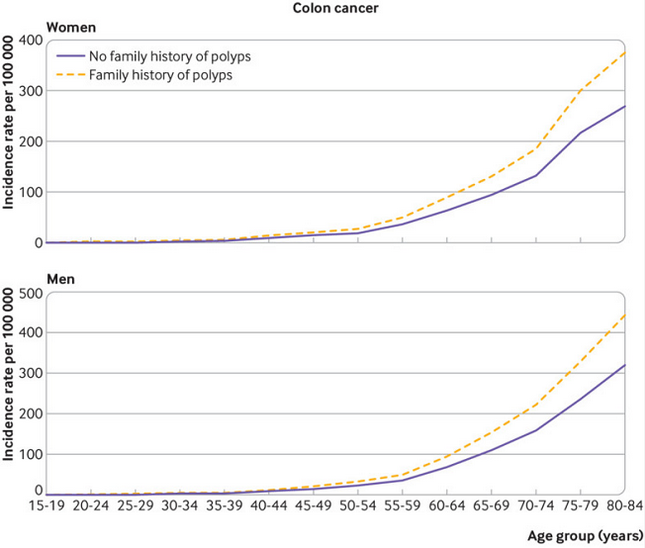
這項研究提醒我們,如果你有患腸息肉或腸癌的直系親屬,可考慮提前進行結直腸癌的篩查。
二、這種息肉是癌症“近親”
並不是所有腸息肉都會癌變,一般息肉分為炎性、增生性及腫瘤性等多種性質,其中炎性息肉、增生性息肉出現癌變的可能性非常低。但若息肉屬於絨毛狀或管狀腺瘤,那麼發生癌變的概率則成倍增加。
FAP具有三大特點:
1.多發性:腺瘤數目非常多,100個以上較為常見,最多可達到5000個。
2.多形性:腺瘤大小不等,自數毫米至5cm以上不等,可以同時存在幾種形態不一的息肉。
3.癌變率100%:FAP是公認的癌前病變,若不及時治療,幾乎都會發生癌變,整個過程時間長短不一,平均10年左右。FAP的癌變常不止一處,為多中心。
FAP多於青少年時期開始出現,男女比例接近1:1,消化道症狀是常見臨床表現,包括便血、腹瀉、腹痛、黏液便等,早期症狀較輕,不易引起重視。
腹瀉
腹瀉為黏液性,特徵為大量無臭味的黏液,嚴重者會導致水、電解質紊亂。隨著息肉增大、增多,症狀加重,排便時或可見息肉脫出肛門口。
便血
呈黏液血便,此時息肉多已發生惡變,便血表現為間歇性,肛門部有下墜感,常誤診為內痔或慢性結腸炎。
腹痛
出現不明原因的腹部隱痛,個別患者由於息肉較大,出現腸套疊時,可表現出腹痛、腹脹、噁心、嘔吐等腸梗阻症狀。
消瘦、貧血、乏力
隨著病情的發展,由於長期出現腹瀉、便血、噁心等症狀,患者可出現貧血、乏力、消瘦等表現,提示病情可能已經加重。

息肉生長緩慢,在發病初期沒有較明顯的症狀,即使偶有表現,也與其他胃腸疾病相似,常常難以引起患者關注。
資料顯示,近年來我國大腸癌的發病越來越年輕化,再加上年輕人長期熬夜、飲食不規律、缺乏運動等因素,使得腸癌風險成倍增長。對於類似家族性腺瘤性息肉病這種惡性程度高的息肉,早期發現並進行全結腸切除術,是最有效的防治方法。
因此,普通人群的腸鏡篩查應提前到35~40歲。如果是FAP高危人群,通常從10歲開始每年做一次腸鏡,35歲後每3年做一次腸鏡。
(1)家族成員中有結腸癌或結腸息肉者;
(2)長期攝入高脂肪、高動物蛋白、低纖維以及油炸食品者;
(3)年齡>50歲。
(4)久坐久立、抽煙喝酒、嗜食辛辣者。
如何預防?
(1)合理飲食: 應該多吃粗纖維的糧食蔬菜、瓜果、豆類食物,低脂肪、低蛋白飲食,多吃高纖維食物;遠離燒烤、醃漬、速食等垃圾食品。多飲水,每日至少1500ml,尤其是晨起或飯前一杯溫開水。
(2)良好的排便習慣: 改掉睡懶覺的習慣,可於每日清晨排便一次,即使毫無便意,以便形成條件反射,同時可以營造安靜、舒適的環境。
(3)適當活動鍛煉:儘管現在處於特殊時期,不能外出鍛煉,但是。在家中也要避免久坐,要記得時常起來活動活動,例如:可利用健身器材如跑步機、動感單車等,也可以簡單的做做瑜珈,練練太極拳,既可以預防便秘,也可以強身健體
