說到抽菸,你會想到自己身邊很多癮君子,上廁所抽菸、吃完飯抽菸、洗完澡抽菸,甚至有些人夜裡還會起來抽一支,可以說,這樣頻繁抽菸的人,在生活中不在少數,嚴重的時候,甚至因為抽菸過多,會引起較大的問題,例如,肺部疾病,這也是我們最擔心的事情,
一名52歲患者的器官捐贈,這位捐獻者有30年菸齡,當醫生打開他的胸腔時,被眼前的一幕驚呆了:一整個黑色的肺!
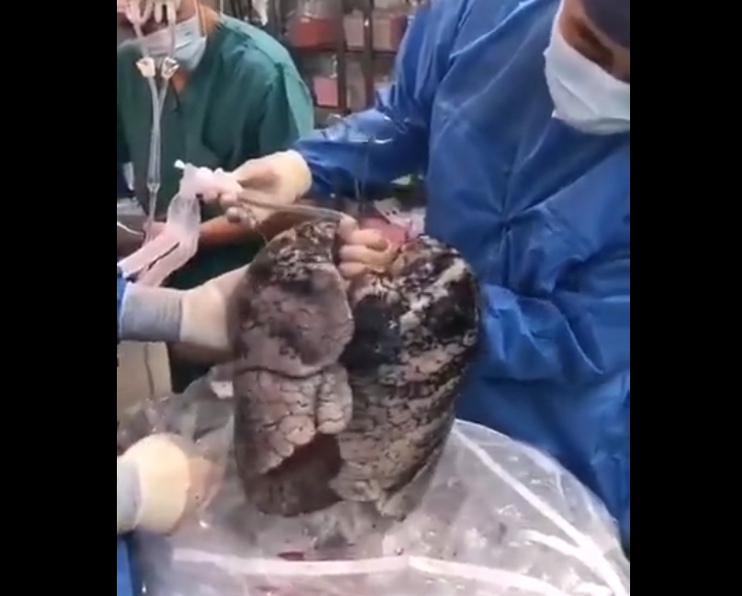
圖源網路
仔細觀察後,這個肺存在很多問題:肺氣腫、肺塵部有肺大泡和結核鈣化。由於肺的品質不高,醫院最終放棄移植這個器官。
網友表示,這就是最好的戒菸宣傳,死後連器官都沒人要,你還不想戒菸嗎?
一、吸菸,讓男人更短命
“吸菸有害健康”,這句口號婦孺皆知,可還是有大量的人每天在噴雲吐霧。
3月15日,英國研究人員發表最新研究,歸納了12項相關資料,覆蓋28個國家,納入超過18萬名50歲以下的菸民。整體的研究結果顯示,男性死亡風險比女性高60%。
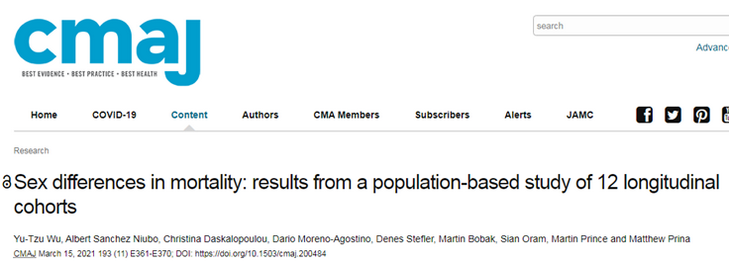
二、抽菸一定會短命?幸運兒太少了
有人可能會反駁:我爺爺天天抽菸,還不是活到了100歲,精神很好!
其實,“吸菸又長壽”的問題早有人做了研究。加利福尼亞大學的研究人員發現,有些人吸菸又長壽,是因為他們的基因存在215處單核苷酸多態性,對受損細胞的修復能力更強,得以延長壽命。這種差別讓他們活到100歲的幾率比普通人高3倍以上,哪怕是天天抽菸。

對於吸菸者而言,乖乖戒菸才是正道。
三、聽說戒菸會長胖,還要不要戒?
也有一種現象是,戒菸的人似乎比以前胖了,之所以會出現這樣的情況,是多種因素導致的。
尼古丁本身會抑制食欲,吸菸的過程也會在一定程度上降低進食量和頻率。再者,尼古丁會影響內分泌系統,增加代謝率。據統計,吸菸者的日均熱量消耗比不吸菸者增加10%,這些因素都導致吸菸者的體重有所下降。
而戒菸之後,尼古丁抑制食欲的情況消失,熱量消耗沒有增加,再加上有的人戒菸時會用零食代替吸菸,導致整體熱量攝入和儲存要高於戒菸之前,體重有所增加。

美國的一項研究發現,雖然戒菸後的群體體重會普遍增加,但長期來看,死亡風險卻降低了。
這項研究從上世紀70年代開始,納入了超過10萬人,研究人員對受訪者定期的跟蹤隨訪超過40年。資料顯示,戒菸後,人群的心血管病死亡風險比吸菸群體低了52%。納入體重增加因素後,死亡風險依然比吸菸者低。
戒菸在短期內可能會出現體重增加,導致糖尿病風險增高,但長期的心血管病和全因死亡風險都顯著下降了。而且,並非所有人戒菸都會長胖,長胖者約占30%,所以不要以變胖為藉口,如果能配合膳食和運動,體重是可以控制的。

戒菸後,肺部的變化是顯而易見的。長期吸菸不但肺部被染黑,而且隨著年齡增長,咳嗽、氣喘等毛病也會出現。而一旦開始戒菸,相關症狀會慢慢減輕,直至消失。
戒菸兩天,呼吸沉重的症狀減輕,因為細胞的氧氣利用率提升,支氣管得到放鬆;
戒菸72小時,支氣管不再痙攣,呼吸順暢,肺活量逐步增加;
戒菸一個月,血液迴圈持續穩定,肺部功能改善30%;
戒菸半年,氣管和支氣管粘膜上出現新的纖毛,處理痰液的功能增強,咳嗽、氣短和疲勞症狀減輕;
戒菸一年,冠狀動脈硬化的風險比吸菸者降低50%。與此同時,肺功能持續增強,纖毛持續恢復,自淨功能得到強化,曾經吸菸的痕跡也慢慢消失;
戒菸5-10年,腫瘤、心血管疾病的風險會降低到與非吸菸者持平的局面;
戒菸15年以上,冠狀動脈粥樣硬化的風險與不吸菸者持平。

戒菸是一個緩慢的過程,堅持下去,才能達到想要的效果。通常來說,戒菸時長達到3個月,而且在此期間沒有吸菸的話,就算戒菸成功了。
而且隨著時間的拉長,身體對菸草的依賴感也在緩慢的下降,但需要注意的是,菸癮是會長期存在的,一旦採取放任的狀態,隨時會有複吸的風險,所以心理層面的克制需要長期保持。也就是說,哪怕已經3個月沒有抽菸了,但是也得時常告訴自己,不能吸菸,以此來進行心理暗示。
說到底,吸菸本身就是對身體健康的一種放任,而提高警惕,保持良好的生活的習慣,則是能戒菸成功的基礎。所以為了你的家人,朋友,你決定開始戒菸了嗎?