人人談癌色變,因為這不僅會給身體帶來很大的病痛,對人的精神上是一個重大的打擊,對整個家庭來說也是重創。但當今社會,癌症已經不是什麼罕見的疾病了,不僅常見,發病率還越來越高,而且逐漸向年輕群體靠近。特別是近些年,很多人都會發現我們身邊的癌症患者越來越多了,要知道得了癌症不僅給身體帶來巨大的傷害,治療費用也非常昂貴,對很多家庭來說都是非常大的打擊。有人說感覺以前身邊並沒有那麼多人患癌症,為什麼現在越來越多癌症患者呢?其實,從世界範圍上來看,癌症的發病率跟一個國家的發達水準有關,那麼我們應該生活中怎樣預防癌症呢?
一、早期癌症來臨時,這些症狀別忽視
多數人對癌症的恐慌,主要來自於癌症似乎與死亡是掛鉤的一種疾病,但其實並不是得了癌症就得等死,早期的癌症治療效果可是要比晚期癌症更好,因此一定不要忽視早期癌症發出的信號。
1.黑痣不斷變化或者有白斑出現
多數人身上都有黑痣,不過大部分都是良性的,如果發現黑痣突然變大、顏色變深、伴隨瘙癢、出血等的症狀,要警惕是黑色素瘤發出的信號,有白斑出現無法消除,也要提高警惕,儘快就診排查。
如果發現大小便異常,出現尿頻、血尿、蛋白尿或者便血、腹瀉等的排便異常時,要警惕是膀胱癌或者前列腺癌發出的信號,一定要儘快排查。
3.身體某些部位出現腫塊
如果在身體的某些固定位置,出現不明原因的腫塊,並且一段時間沒有改善的話,要小心是癌症發出的信號,最好及時進行篩查。
4.不明原因的異常消瘦或低熱
很多癌症都可能會因為腫瘤細胞的惡性增殖出現體重驟減的症狀,像淋巴瘤等的某些癌症還可能會出現腫瘤低熱症狀。因此,一旦發現不明原因的異常消瘦或者低熱,也要小心是癌症發出的信號。
5.吞咽困難
吞咽困難可不一定就是咽喉炎症,還有可能是食管癌等癌症的早期症狀,不加以干預還可能會出現咳嗽、呼吸變得困難等的一系列症狀。
被癌症盯上對於很多人來說都是夢魘,為了避免被癌症盯上,其實最好是做好癌症的預防和篩查,尤其是某些癌症的高危人群,更要重視癌症的篩查。
1.肺癌
建議肺癌的高危人群從五十歲以後開始,每年做一些低劑量螺旋CT檢查來排查肺癌。
像有基礎慢性肺部疾病的人、長期主動吸煙、被動吸煙人群、有肺癌家族史以及長期接觸粉塵顆粒等環境的人,都屬於肺癌高風險人群。
2.胃癌
早期胃癌的治療效果要比晚期胃癌治療效果好很多,因此胃癌高危人群也要定期做好篩查,從四十歲開始最好每年進行一次血清學和胃鏡篩查。
像生活在胃癌高發地區的人、患有基礎胃部疾病、有胃癌家族史、有其他導致胃癌的一些不良習慣等等,都屬於胃癌的高危人群。

從四十歲開始定期要進行腸癌篩查,做腸鏡就是能夠及時發現腸道有無病變的一種檢查,腸癌的高危人群更要定期做好腸鏡的篩查。像有腸癌家族史、有致癌的多種不良習慣、有腸道異常症狀等的人群,一定要隨時提高警惕,定期進行腸鏡篩查。
4.肝癌
高危人群:
1. 感染乙型肝炎病毒(HBV)和(或)丙型肝炎病毒(HCV);
2. 過度飲酒;
3. 非酒精性脂肪性肝炎;
4. 長期食用被黃麴黴毒素污染的食物;
5. 各種其他原因引起的肝硬化;
6. 有肝癌家族史。
如果年齡>40歲且為男性患肝癌的風險更大。
篩查方法:
聯合應用血清甲胎蛋白(AFP)+肝臟B超檢查,建議高危人群至少每隔6個月進行1次檢查。。
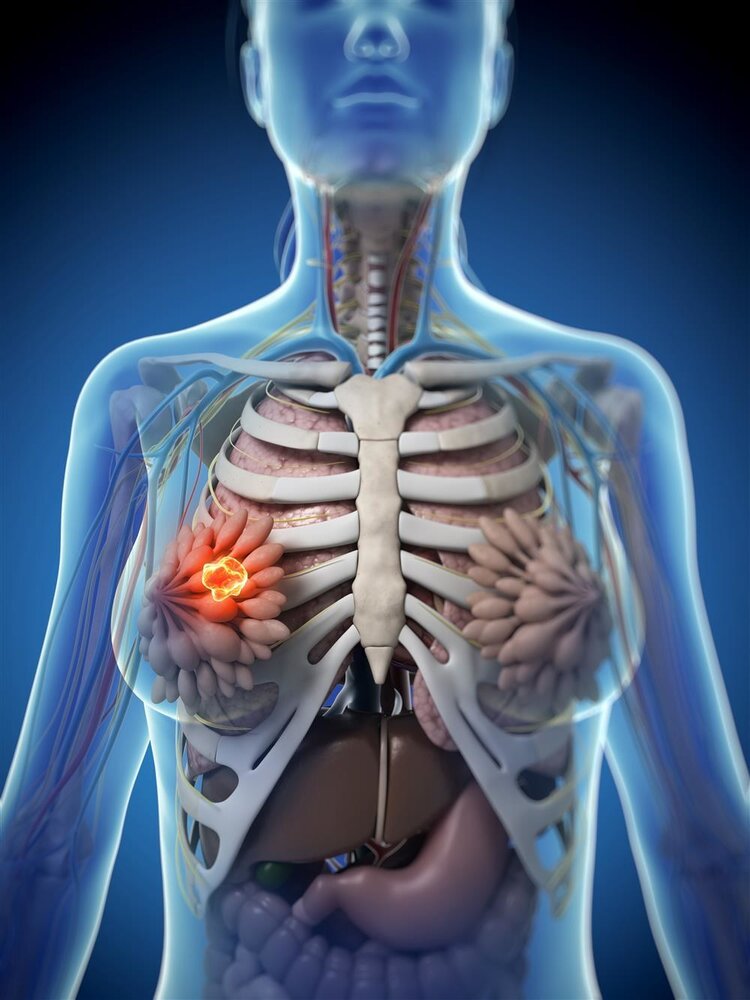
5.乳腺癌
高危人群:
1. 未生育,或≥35歲初產婦;
2. 月經初潮≤12歲,或行經≥42年的婦女;
3. 一級親屬在50歲前患乳腺癌者;
4. 兩個以上二級親屬在50歲以前患乳腺癌或卵巢癌者;
5. 對側乳腺癌史,或經乳腺活檢證實為重度非典型增生或乳管內乳頭狀瘤病者;
6. 胸部放射治療史(≥10年)者。